
糖尿病と高血圧は、それぞれが独立した生活習慣病でありながら、非常に深い関係性を持っています。
一方がもう一方の発症リスクを高め、両者を合併すると心臓や脳、腎臓などへの深刻なダメージが加速します。
この合併リスクを理解し、血糖値と血圧を同時にコントロールするための食事・運動による改善策を実践することが、健康を維持する上で極めて重要です。
なぜ糖尿病患者は高血圧になりやすいのか?
糖尿病と高血圧との関係は密接で、糖尿病患者の多くが高血圧を併発しています。
この背景には、高血糖が血管に与える直接的な影響や、血糖値を下げるホルモンであるインスリンの働きが深く関連しています。
両疾患は互いに悪影響を及ぼし合う関係にあり、合併することで動脈硬化を著しく進行させてしまいます。
このメカニズムを理解することが、適切な対策の第一歩となります。
高血糖が血管を傷つけ血圧を上げる仕組み

血糖値が高い状態が続くと、血管の内側を覆う内皮細胞がダメージを受けます。
このダメージが血管のしなやかさを失わせ、硬く狭い状態、いわゆる動脈硬化を引き起こします。
動脈硬化が進行した血管では、血液を全身に送り出すためにより強い圧力が必要となり、結果として血圧が上昇します。
つまり、高血糖が動脈硬化を促進し、その結果として高血圧を招くという悪循環が生まれるのです。
インスリンの過剰分泌が塩分の排出を妨げる
糖尿病、特に2型糖尿病では、血糖値を下げるインスリンの効きが悪くなる「インスリン抵抗性」という状態が見られます。
体はこの状態を補うために膵臓からインスリンを過剰に分泌しますが、この過剰なインスリンが腎臓での塩分(ナトリウム)の再吸収を促し、体外への排出を妨げます。
体内に塩分が溜まると、それを薄めるために水分量が増え、血液量が増加することで血圧が上昇します。
この状態は、肥満が原因でインスリン抵抗性が高まることによっても引き起こされやすくなります。
放置は危険!糖尿病と高血圧の合併が引き起こす3大リスク
糖尿病と高血圧を合併した状態を放置すると、動脈硬化が急速に進行し、全身の血管に深刻な合併症を引き起こす危険性が飛躍的に高まります。
国内の調査では、糖尿病患者のおよそ半数が高血圧を合併しているとのデータもあり、この合併率は決して低くありません。
特に、心臓、脳、腎臓という生命維持に不可欠な臓器へのダメージは深刻で、生活の質を著しく低下させる可能性があります。
【リスク①】心筋梗塞や狭心症といった心疾患

糖尿病と高血圧が合併すると、心臓に栄養を送る冠動脈の動脈硬化が進行しやすくなります。
血管が狭くなり、心臓への血流が不足すると、胸の痛みなどを引き起こす狭心症を発症します。
さらに血管が完全に詰まってしまうと、心筋が壊死する心筋梗塞に至り、命に関わる事態になりかねません。
糖尿病患者は健常者に比べて心筋梗塞の発症リスクが数倍高いと報告されています。
【リスク②】脳梗塞や脳出血などの脳卒中
高血糖と高血圧は、脳の血管にも深刻なダメージを与えます。
脳の血管で動脈硬化が進行し、血栓が詰まることで脳梗塞を引き起こします。
また、高い血圧が脳の細い血管に常に負担をかけることで、血管が破れてしまう脳出血のリスクも高まります。
これらの脳卒中は、突然の意識障害や麻痺などを引き起こし、重い後遺症が残ることや、死に至るケースも少なくありません。
【リスク③】腎機能が低下する糖尿病性腎症
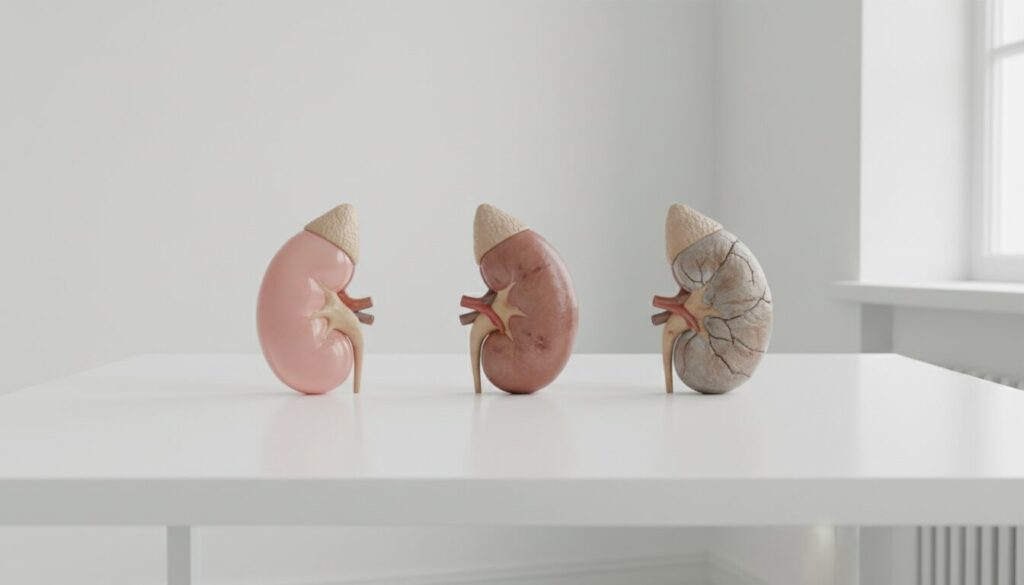
腎臓は、多数の毛細血管が集まってできており、血液をろ過して老廃物を排出する重要な役割を担っています。
高血糖と高血圧は、この腎臓の細い血管にダメージを与え、ろ過機能を低下させます。
これが糖尿病の三大合併症の一つである「糖尿病性腎症」です。
初期は自覚症状がありませんが、進行すると体内の毒素を排出できなくなり、最終的には人工透析が必要になる可能性があります。
糖尿病患者が目指すべき血圧の目標値とは?
糖尿病の診断を受けた場合、血圧の管理は一般的な基準よりも厳しく設定された目標値を目指す必要があります。
これは、糖尿病患者が高血圧を合併することで、心血管疾患や腎臓病などの重篤な合併症を発症するリスクが著しく高まるためです。
日々の血圧測定を通じて自身の数値を正確に把握し、目標値に向けた適切な管理を続けることが、合併症予防の鍵となります。
なぜ目標値は「130/80mmHg未満」と厳しく設定されているのか
日本の高血圧治療ガイドラインでは、糖尿病患者の降圧目標を「130/80mmHg未満」としています。
これは、一般的な目標値(診察室血圧で140/90mmHg未満)よりも厳しい基準です。
その理由は、複数の大規模臨床研究によって、厳格な血圧管理が糖尿病患者の心筋梗塞や脳卒中、腎症といった合併症の発症リスクを大幅に低下させることが証明されているためです。
より低い血圧を維持することで、血管への負担を軽減し、合併症の進行を抑制する効果が期待できます。
正しい血圧を知るための家庭での測定方法とタイミング
診察室での血圧は緊張などにより高くなることがあるため、家庭での血圧測定が重要です。
測定は、朝と夜の1日2回、決まった時間に行うのが理想的です。
朝は起床後1時間以内で排尿後、服薬・食事の前に、夜は就寝直前に測定しましょう。
測定前には、喫煙、飲酒、カフェイン摂取を避け、静かな部屋で椅子に座って1〜2分安静にしてから行います。
日々の記録は、診察時に医師が治療方針を決めるための重要な情報となり、医療機関での検査を補完します。
血糖値と血圧を同時に改善する食事療法のポイント
糖尿病と高血圧の管理において、食事療法は薬物療法と並ぶ基本かつ最も重要な治療法です。
血糖値と血圧は食事の内容に大きく影響されるため、日々の食生活を見直すことで、両方の数値を同時に改善することが可能です。
特定の食品を制限するだけでなく、栄養バランスを考えた食事が重要になります。
まずは減塩から!1日の塩分摂取量を6g未満に抑えるコツ
高血圧の最大の原因の一つは、塩分の過剰摂取です。
日本高血圧学会では、高血圧患者の1日の塩分摂取目標量を6g未満と推奨しています。
減塩のコツは、ラーメンやうどんの汁を飲まない、漬物や加工食品を控える、醤油やソースは「かける」のではなく「つける」ようにすることです。
また、香辛料や香味野菜、だしを上手に活用することで、薄味でも満足感のある食事になります。
血糖値スパイクを防ぐ糖質の摂り方
食後の急激な血糖値の上昇、いわゆる「血糖値スパイク」は、血管にダメージを与え、動脈硬化を進行させます。
これを防ぐためには、食事の最初に野菜やきのこ、海藻などの食物繊維が豊富なものから食べる「ベジファースト」が効果的です。
また、白米や食パンなどの精製された炭水化物よりも、玄米や全粒粉パンなどの血糖値が上がりにくい食品を選ぶ、ゆっくりよく噛んで食べるなどの工夫も有効です。
カリウムが豊富な野菜や海藻を積極的に摂取する
カリウムは、体内の余分な塩分(ナトリウム)を尿として排出する働きがあり、血圧を下げる効果が期待できます。
カリウムは、ほうれん草や小松菜などの葉物野菜、きのこ類、わかめやひじきなどの海藻、いも類、バナナなどの果物に豊富に含まれています。
これらの食品を日々の食事に積極的に取り入れることから始めましょう。
ただし、腎機能が低下している場合はカリウムの摂取制限が必要なことがあるため、医師に相談が必要です。
避けるべき高脂肪・高カロリーな食品リスト
肥満はインスリンの働きを悪化させ、血糖値と血圧の両方を上げる原因となります。
特に、動物性脂肪に多い飽和脂肪酸や、マーガリンやショートニングに含まれるトランス脂肪酸の摂り過ぎは、悪玉コレステロールを増やし動脈硬化を促進します。
具体的には、揚げ物、脂身の多い肉、洋菓子、菓子パン、インスタント食品などを控えることが推奨されます。
アルコールの過剰な摂取も中性脂肪の増加や血圧上昇につながるため、適量を心がけるべきです。
無理なく続けられる運動療法で血圧・血糖値を下げる
食事療法と並行して運動療法を取り入れることは、血糖値と血圧の両方を効果的に下げるために非常に重要です。
運動は、インスリンの働きを改善して血糖コントロールを良好にし、血圧の安定化にも直接的に寄与します。
重要なのは、激しい運動ではなく、無理なく継続できる運動を習慣にすることです。
ウォーキングなどの有酸素運動が効果的な理由
ウォーキングや軽いジョギング、水泳などの有酸素運動は、ブドウ糖や脂肪をエネルギーとして消費するため、血糖値を下げる効果があります。
運動による筋肉への血流増加は、インスリンの働きを良くし、血糖の取り込みを促進します。
また、有酸素運動を継続すると、血管の拡張作用を持つ物質が分泌されやすくなり、血圧の低下にもつながります。
これらの効果を得るためには、定期的な運動の実践が不可欠です。
運動を行うのに最適な時間帯と頻度の目安
運動を行うのに最も効果的な時間帯は、血糖値が上昇しやすい食後30分から1時間後です。
このタイミングで運動をすることで、食後の高血糖を効率的に抑制できます。
運動の頻度としては、できれば毎日、少なくとも週に3〜5日、合計で150分以上の中等度の有酸素運動(ややきついと感じる程度)が推奨されています。
1回にまとめて行うのではなく、1日10分の運動を3回に分けるなど、生活スタイルに合わせて取り入れることが継続のコツです。
糖尿病と高血圧の薬物治療に関する基礎知識
食事療法や運動療法を続けても血糖値や血圧が目標値まで下がらない場合、薬物治療の開始が検討されます。
糖尿病と高血圧の治療は、多くの場合、かかりつけの内科医が担当します。
薬の選択にあたっては、それぞれの疾患に対する効果だけでなく、互いの病状に与える影響も考慮されます。
自己判断で薬を中断せず、医師の指示に従って正しく服用を続けることが重要です。
血糖値に影響を与えにくい高血圧治療薬(降圧薬)の種類
糖尿病患者の高血圧治療では、血糖値(糖代謝)に悪影響を与えにくい降圧薬が優先的に選択されます。
代表的なものとして、アンジオテンシンII受容体拮抗薬(ARB)やACE阻害薬が挙げられます。
これらの薬は、血圧を下げる効果に加え、腎臓を保護する作用も期待できるため、特に糖尿病性腎症の予防や進行抑制の観点から第一選択薬となることが多いです。
2型糖尿病では、これらの薬とカルシウム拮抗薬などが病状に合わせて組み合わせて使用されます。
血圧を下げる効果も期待できる糖尿病治療薬
近年では、血糖値を下げるだけでなく、血圧低下や心臓・腎臓の保護効果を併せ持つ糖尿病治療薬も登場しています。
代表的なものに、SGLT2阻害薬やGLP-1受容体作動薬があります。
SGLT2阻害薬は、尿中に糖を排出することで血糖値を下げると同時に、体内の余分な水分と塩分を排出するため、血圧を下げる効果も示します。
これらの薬は、特に心血管疾患や腎臓病のリスクが高い2型糖尿病患者の治療において、重要な選択肢の一つとなっています。
糖尿病と高血圧に関するよくある質問
ここでは、糖尿病と高血圧の管理に関するよくある質問にお答えします。
家庭での血圧測定で気をつけることはありますか?
毎日同じ時間帯(朝の起床後・夜の就寝前)に、静かな環境で測定することが大切です。
測定前は喫煙やカフェイン摂取を避け、数分間安静にしてから腕帯を心臓の高さに合わせて測りましょう。
日々の記録が治療方針を決めるための重要な目安となります。
外食が多いのですが、食事で注意すべき点は何ですか?
定食を選び、野菜の小鉢を追加しましょう。
丼ものや麺類は塩分と糖質が多くなりがちなので、汁は残すことが大切です。
メニューの栄養成分表示を確認する、ドレッシングは別添えにするなどの工夫で、食事管理は可能です。
生活習慣の見直しが必要です。
ストレスも血糖値や血圧に関係しますか?
はい、関係します。
ストレスは血糖値や血圧を上昇させるホルモンを分泌させます。
また、ストレスによる過食、飲酒、喫煙も数値を悪化させる原因です。
リラックスできる時間を作り、適切なストレス管理を心がけることが生活習慣の一環として大切です。
まとめ
糖尿病と高血圧は、互いに悪影響を及ぼし合う密接な関係にあり、両者を合併した状態が続くと、心臓病や脳卒中、腎不全といった命に関わる合併症のリスクが著しく高まります。
多くの場合、自覚症状が無いうちに病状は進行します。
そのため、早期からの予防と適切な管理が不可欠です。
食事や生活習慣の改善は、両方の疾患に対する最も基本的で効果的な対策であり、根気強く継続することが健康維持の鍵となります。



のコピー-1024x576.png)


